ახალგაზრდა პაროდონტოლოგის წვლილი - მარტი 17, 2021
რევმატოიდული ართრიტი, ქრონიკულ ანთებით აუტოიმუნურ დაავადებად მიიჩნევა. მრავალი აუტოიმუნური დაავადების მსგავსად, მისი ეტიოლოგია გაურკვეველია და ითლება მულტიფაქტორულ დაავადებად. ამ დაავადების დროს ორგანიზმში ანთებითი (საპასუხო) რეაქცია აქტიურდება სისტემურ დონეზე, რაც ზრდის ისეთი ქრონიკული დაავადებების განვითარების რისკს, როგორიცაა პაროდონტიტი. ამიტომ, ბუნებრივად ჩნდება კითხვა - რევმატოიდული ართრიტით დაავადებულ პაციენტებს შორის პაროდონტიტის განვითარების მეტი ალბათობა ხომ არ არსებობს? იწვევს თუ არა ამ პაციენტებში პაროდონტიტის მკურნალობა ზოგადი დაავადების მიმდინარეობის გაუმჯობესებას? ამ კითხვებზე პასუხის გაცემას შევეცდებით დოქტორ კასტანიოლის დისერტაციის ანალიზით.
დისერტაციის სათაური:: რევმატოიდული ართრიტი და პაროდონტიტი. ეპიდემიოლოგიური და რანდომიზირებული კლინიკური კვლევა.
ავტორი:: ექ. ჯულია კასტანოლი (Dr. Giulia Castagnoli)
უნივერსიტეტი:: პიზის უნივერსიტეტი, იტალია
ხელმძღვანელი:: პროფესორი ფ. გრაციანი
რევმატოიდული ართრიტი
რევმატოიდული ართრიტი ქრონიკული ანთებითი დაავადებაა, რომლის დროსაც აღინიშნება პროგრესირებადი დესტრუქციული პოლიართრიტი და სეროლოგიური აუტოიმუნიტეტი. ის ითვლება კლინიკურ სინდრომად, რომელიც განაპირობებს მუდმივ სინოვიალურ ანთებას და, სხვადასხვა ტიპის ანთებითი მექანიზმების საშუალებით, სასახსრე და ძვლის ხრტილის მდგომარეობის გაუარესებას. გარდა იმისა, რომ მისი გამორჩეული დამახასიათებელი თვისებაა სიმეტრიული პოლიართრიტი, ის აგრეთვე წარმოადგენს სისტემურ პათოლოგიას და შეიძლება დაკავშირებული იყოს ისეთ ექსტრა-სახსროვან დაავადებებთან როგორიცაა კანის, პერიკარდიუმის, ნერვული სისტემის დაავადებები. მსოფლიოში წლიურად გამოვლენილი შემთხვევათა რაოდენობაა ყოველ 100,000 მოსახლეზე 40.9 შემთხვევას შეადგენს, რაც დაახლოებით მსოფლიო მოსახლეობის 0,5-1%-ია. ქალებში სამჯერ უფრო მეტია ამ დაავადების განვითარების ალბათობა.
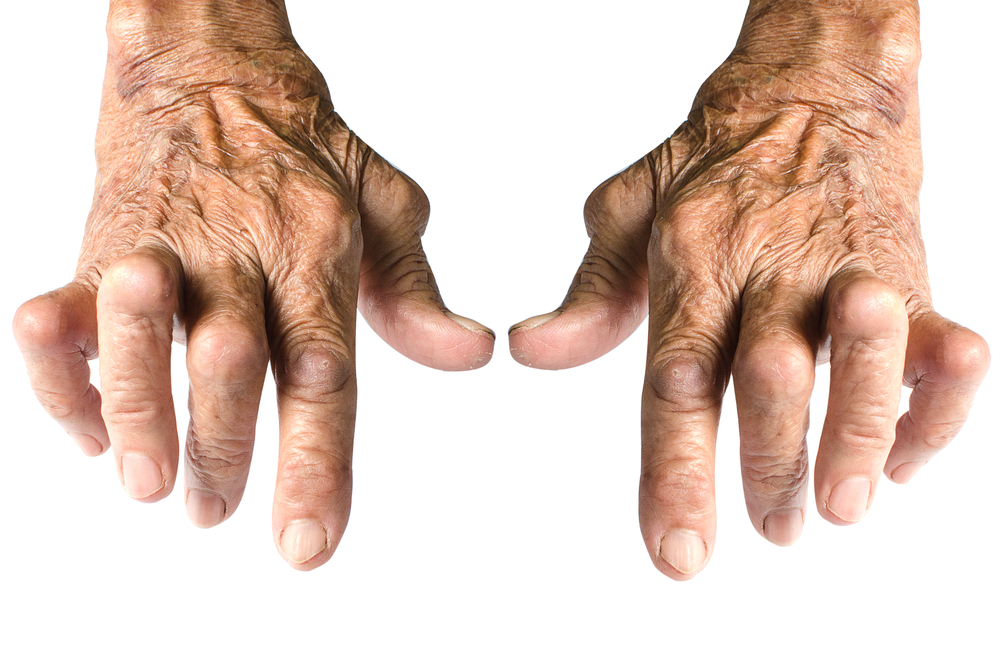
მრავალი აუტოიმუნური დაავადების მსგავსად, მისი ეტიოლოგია სრულად არ არის ცნობილი და მულტიფაქტორულად მიიჩნევა, რადგან ერთი კონკრეტული გამომწვევი ფაქტორის იდენტიფიცირება ვერ ხდება და ასოცირებულია გენეტიკური და გარემო ფაქტორების ერთობლიობასთან (Wasserman 2011). გარემო ფაქტორებს შორის გვხვდება მიკრობული ინფექცია ინიცირებული სხვადასხვა მიკროორგანიზმებით, როგორიცაა P. gingivalis, P. mirabilis და ეპშტეინ ბარის ვირუსი (სონგი და სხვები. 2013), რომლებიც ხშირად წინ უსწრებენ დაავადების დაწყებას. ასევე ერთ-ერთი გარემო ფაქტორია მოწევა, რომელსაც აქვს გავლენა RA-ს სიხშირეზე, მიმდინარეობასა და სიმძიმეზე. სავარაუდოდ, RA გამოწვეულია მასპინძლის ართროგენული ანტიგენის ზემოქმედებით, რაც იწვევს მწვავე ართრიტს, უწყვეტი აუტოიმუნური რეაქციით, რომელიც თან სდევს სახსრების დაზიანება. ამ ეტაპზე დადგენილია აუტო-ანტისხეულების გამომუშავება სახსრებში, კერძოდ რევმატოიდული ფაქტორი (FR) და ანტიციკლური ციტრულინირებული პეპტიდური (ანტი-CCP) ანტისხეულები. სისტემურ დონეზე, RA პაციენტს ექნება სისტემური ანთებითი რეაქცია, რასაც აჩვენებს ESR, CRP, IL-6 და TNF-α დონეები. RA პაციენტებს აქვთ სხვა დაავადებების განვითარების უფრო დიდი რისკი, რაც დაკავშირებულია ქრონიკულ სისტემურ ანთებასთან, მაგალითად, პაროდონტიტი და გულის იშემიური დაავადება.
პაროდონტიტის გავრცელება რევმატოიდული ართრიტით დაავადებულ პაციენტებში
დოქტორ კასტანოლის კვლევის ერთ-ერთი მიზანი იყო RA პაციენტებში პაროდონტიტის გავრცელების შეფასება და სეროლოგიური პროფილის აღწერა ჯანმრთელ საკონტროლო ჯგუფთან შედარებით. კვლევის ეპიდემიოლოგიური შედეგები ემთხვევა 2012 წელს ეკესა და სხვა ავტორების მიერ ჩატარებულ კვლევებს (47.2%), თუმცა მძიმე ფორმის პაროდონტიტის გავრცელების მხრივ მნიშვნელოვანი განსხვავებებია: 31% vs 8.5% (Eke et al. 2012). რევმატოიდული ართრიტის მქონე პაციენტებზე ჩატარებული სხვა ეპიდემიოლოგიურ კვლევების მსავსად, ეს კვლევაც ადასტურებს სიმძიმის უფრო მაღალ სიხშირეს, თუმცა პაროდონტიტის იგივე გავრცელებას RA პაციენტებში (Mercado et al. 2001; Pischon et al. 2008).
კიდევ ერთი საინტერესო ფაქტი სხვა კვლევებთან ერთად ადასტურებს (Mikuls et al. 2014) ანტი-CCP ანტისხეულების არსებობას პაციენტებში, რომლებსაც აწუხებთ პაროდონტიტი, რაც მიუთითებს, რომ RA პაციენტებში პაროდონტიტით ავადობა უფრო მეტია ამ ანტისხეულების არსებობის დროს (62% vs 33%).
პაროდონტოლოგიური თერაპიის გავლენა რევმატოიდული ართრიტის კლინიკურ და სეროლოგიურ პარამეტრებზე
დოქტორ კასტანიოლის ნაშრომის კიდევ ერთი მიზანი იყო არაქირურგიული პაროდონტული თერაპიის შესაძლო სასარგებლო ეფექტის შეფასება რევმატოიდული ართრიტის კლინიკურ და სეროლოგიურ მაჩვენებლებზე.
2014 წლის მეტაანალიზის (Kaur et al. 2014) მიხედვით RA კლინიკური და სეროლოგიური პარამეტრების მონაცემები გაუმჯობესდა პაროდონტოლოგიური თერაპიის შემდეგ. მან აჩვენა, რომ არსებული მონაცემებით, ჩვენ მხოლოდ DAS28-ის გაუმჯობესება შეგვიძლია დავაფიქსიროთ, რაც დაავადების აქტივობის მაჩვენებელია. იგივე დასკვნა გაკეთდა ნაშრომში, რომელიც საფუძვლად უდევს კვლევას, შესაძლო მოტორული და მექანიკური აქტივობის გაუმჯობესების შესახებ. რაც შეფასებული იყო კითხვარის საშუალებით.

CRP, ESR და TNF-α მაჩენებლების დონესთან დაკავშირებით სტატისტიკურად მნიშვნელოვანი განსხვავება არ არის აღმოჩენილი. თუმცა ლიტერატურაში არსებობს დადებითი კავშირის დამადასტურებელი კვლევები, რომელიც გამოიხატება არაქირურგიული პაროდონტოლოგიური თერაპიის დროს აღნიშნული მარკერების შემცირებით (Ribeiro, Leão & Novaes 2005; Paraskevas, Huizinga & Loos 2008). არ არის ცნობილი აღნიშნული მტკიცებულებაზე გავლენა მოახდინა კლინიკური კვლევების მცირე რაოდენობამ თუ ეს დადებითი ეფექტი გამოწვეულია სისტემური ანთების სამკურნალოდ მიღებული პერორალური მედიკამენტებით. ფაქტია, აღნიშნული პაციენტები იტარებენ მედიკამენტოზურ მკურნალობას DMARD and NSAID-ით ან კორტიკოსტეროიდებით, რომელიც ამცირებენ ანთებას, თრგუნავენ ანთების წინა პროტეინებს და RA-ს ინტენსივობას მოდულაციას უკეთებენ. თუნდაც პაროდონტოლოგიური მკურნალობამდე არ იყო განსხვავება პაროდონტიტით დაავადებულ და ჯანმრთელ პაციენტებს რაც ეწინააღმდეგება ამ თემასთან დაკავშირებულ სხვა კვლევებს (Nilsson & Kopp 2008; Susanto et al. 2013).
დასკვნები
შეჯამების სახით შეიძლება ითქვას, რომ როგორც ჩანს, RA პაციენტებს აქვთ პაროდონტიტის იგივე გავრცელება, რაც მოსახლეობის ძირითად ნაწილს, მაგრამ ამ დაავადების უფრო მძიმე ფორმა აღინიშნებათ. უფრო მეტიც, პაროდონტოლოგიური თერაპია განსაზღვრავს რევმატოიდული ართრიტის აქტივობის მაჩვენებლის გაუმჯობესებას, სეროლოგიურ დონეზე მნიშვნელოვანი ცვლილებების გარეშეც. ამას აღიქვამენ თავად პაციენტებიც, რომელთაც უფრო ადვილად შეუძლიათ ყოველდღიური მანუალური და მოტორული აქტივობების შესრულება.
საჭიროა უფრო ფართო კვლევის ჩატარება და შედარებით ხანგრძლივი დაკვირვება ამ პაციენტების პაროდონტოლოგიური მკურნალობის ეფექტურობის შესაფასებლად.
გამოყენებული და რეკომენდებული ლიტერატურა:
Eke, P.I., Dye, B.A., Wei, L., Thornton-Evans, G.O., Genco, R.J. & CDC Periodontal Disease Surveillance workgroup: James Beck (University of North Carolina, Chapel Hill, USA), Gordon Douglass (Past President, American Academy of Periodontology), Roy Page (University of Washin. (2012a) Prevalence of periodontitis in adults in the United States: 2009 and 2010. Journal of dental research, 91, 914–20.
Kaur, S., Bright, R., Proudman, S.M. & Bartold, P.M. (2014) Does periodontal treatment influence clinical and biochemical measures for rheumatoid arthritis? A systematic review and meta-analysis. Seminars in arthritis and rheumatism, 44, 113–22
Mercado, F.B., Marshall, R.I., Klestov, A.C. & Bartold, P.M. (2001) Relationship between rheumatoid arthritis and periodontitis. Journal of periodontology, 72, 779–87.
Mikuls, T.R., Payne, J.B., Yu, F., Thiele, G.M., Reynolds, R.J., Cannon, G.W., Markt, J., McGowan, D., Kerr, G.S., Redman, R.S., Reimold, A., Griffiths, G., Beatty, M., Gonzalez, S.M., Bergman, D.A., Hamilton, B.C., Erickson, A.R., Sokolove, J., Robinson, W.H., Walker, C., Chandad, F. & O'Dell, J.R. (2014) Periodontitis and Porphyromonas gingivalis in Patients With Rheumatoid Arthritis. Arthritis & Rheumatology, 66, 1090–1100.
Nilsson, M. & Kopp, S. (2008) Gingivitis and periodontitis are related to repeated high levels of circulating tumor necrosis factor-alpha in patients with rheumatoid arthritis. Journal of periodontology, 79, 1689–96.
Paraskevas, S., Huizinga, J.D. & Loos, B.G. (2008) A systematic review and meta-analyses on C-reactive protein in relation to periodontitis. Journal of clinical periodontology, 35, 277–90.
Pischon, N., Pischon, T., Kröger, J., Gülmez, E., Kleber, B.-M., Bernimoulin, J.-P., Landau, H., Brinkmann, P.-G., Schlattmann, P., Zernicke, J., Buttgereit, F. & Detert, J. (2008) Association among rheumatoid arthritis, oral hygiene, and periodontitis. Journal of periodontology, 79, 979–86.
Ribeiro, J., Leão, A. & Novaes, A.B. (2005) Periodontal infection as a possible severity factor for rheumatoid arthritis. Journal of clinical periodontology, 32, 412–6
Song, L., Yangsheng, Y., Yinshi, Y., Zhixin, Z. & Kaihong, S. (2013) Microbial Infection and Rheumatoid Arthritis. Journal of clinical & cellular immunology
Susanto, H., Nesse, W., Kertia, N., Soeroso, J., Huijser van Reenen, Y., Hoedemaker, E., Agustina, D., Vissink, A., Abbas, F. & Dijkstra, P.U. (2013) Prevalence and severity of periodontitis in Indonesian patients with rheumatoid arthritis. Journal of periodontology, 84, 1067–74.
Wasserman, A.M. (2011) Diagnosis and management of rheumatoid arthritis. American family physician, 84, 1245–52.